Vacciner har længe været et fundament for folkesundheden, idet de beskytter individer og samfund mod smitsomme sygdomme. Men traditionelle metoder til udvikling og levering af vacciner kan være langsomme, dyre og have begrænsninger i deres effektivitet mod visse patogener. I de senere år har forskere udviklet innovative teknologier og tilgange til at forbedre effektiviteten, sikkerheden og hastigheden af vaccineudvikling og -levering.
Hvad er vigtigheden af at udvikle nye vaccineteknologier?
Udvikling af nye vaccineteknologier er afgørende af flere årsager:
Håndtering af nye og genopståede smitsomme sygdomme: Efterhånden som nye sygdomme dukker op, og andre dukker op igen, er der behov for nye og mere effektive vacciner til at forebygge og kontrollere spredningen af dem. Udvikling af nye vaccineteknologier kan hjælpe med at tackle disse udfordringer og give hurtigere, sikrere og mere effektive måder at forebygge og kontrollere smitsomme sygdomme på.
Forbedring af tilgængeligheden af vacciner: Mange traditionelle vacciner kræver nedkøling, hvilket gør deres distribution og opbevaring i fjerntliggende områder med få ressourcer til en udfordring. Udvikling af nye vaccineteknologier, der ikke kræver nedkøling, kan forbedre tilgængeligheden og hjælpe med at sikre, at personer i fjerntliggende områder og områder med få ressourcer har adgang til livreddende vacciner.
Forbedring af vaccinesikkerheden: Traditionelle vacciner er generelt sikre, men sjældne bivirkninger kan forekomme. Udviklingen af nye vaccineteknologier, der er sikrere og har færre bivirkninger, kan øge tilliden til vacciner og hjælpe med at fjerne vaccineskepsis.
Tilvejebringelse af løsninger til ikke-smitsomme sygdomme: Næste generation af vacciner kan anvendes til ikke-smitsomme sygdomme som kræft, allergier og autoimmune lidelser. Udvikling af nye vaccineteknologier, der kan bruges til at forebygge og behandle disse sygdomme, har potentiale til at forandre det medicinske område.
Hvad er næstegenerationsvacciner?
Næstegenerationsvacciner henviser til en ny generation af vacciner, der bruger innovative teknologier og tilgange til at forbedre effektiviteten, sikkerheden og hastigheden af vaccineudvikling og levering. Disse vacciner sigter mod at afhjælpe begrænsningerne ved traditionelle vaccineplatforme, som kan være langsomme og dyre at producere, har begrænset effekt mod visse patogener og kan kræve gentagne boosterdoser.
Nogle eksempler på næste generations vaccineteknologier omfatter:
RNA-vacciner
RNA-vacciner er en type næstegenerationsvaccine, der bruger genetisk materiale kaldet messenger-RNA (mRNA) til at producere en immunrespons mod et specifikt patogen. RNA-vacciner virker ved at introducere mRNA i kroppen, som instruerer cellerne i at producere et viralt protein, der udløser en immunrespons. Dette immunrespons hjælper kroppen med at genkende og bekæmpe patogenet i tilfælde af fremtidig eksponering.
RNA-vacciner har fået stor opmærksomhed i de senere år på grund af deres anvendelse i udviklingen af COVID-19-vacciner. Pfizer-BioNTech- og Moderna COVID-19-vaccinerne er begge mRNA-vacciner, der har vist sig at være meget effektive til at forebygge COVID-19-infektion.
Fordelene ved RNA-vacciner er bl.a:
Hurtig udvikling: De kan designes og produceres meget hurtigere end traditionelle vacciner, som kræver dyrkning af patogenet i store mængder og inaktivering eller svækkelse af det. Det gør RNA-vacciner til en attraktiv mulighed for at bekæmpe nye smitsomme sygdomme.
Let at tilpasse: RNA-vacciner kan nemt tilpasses til at ramme forskellige stammer eller varianter af et patogen ved at ændre den genetiske sekvens af mRNA'et.
Sikkerhed: RNA-vacciner indeholder ikke levende eller inaktiverede vira, hvilket gør dem sikre for personer med svækket immunforsvar eller allergi over for visse vaccinekomponenter.
Effektivitet: RNA-vacciner kan fremkalde stærke og specifikke immunresponser, som potentielt giver bedre beskyttelse end traditionelle vacciner.
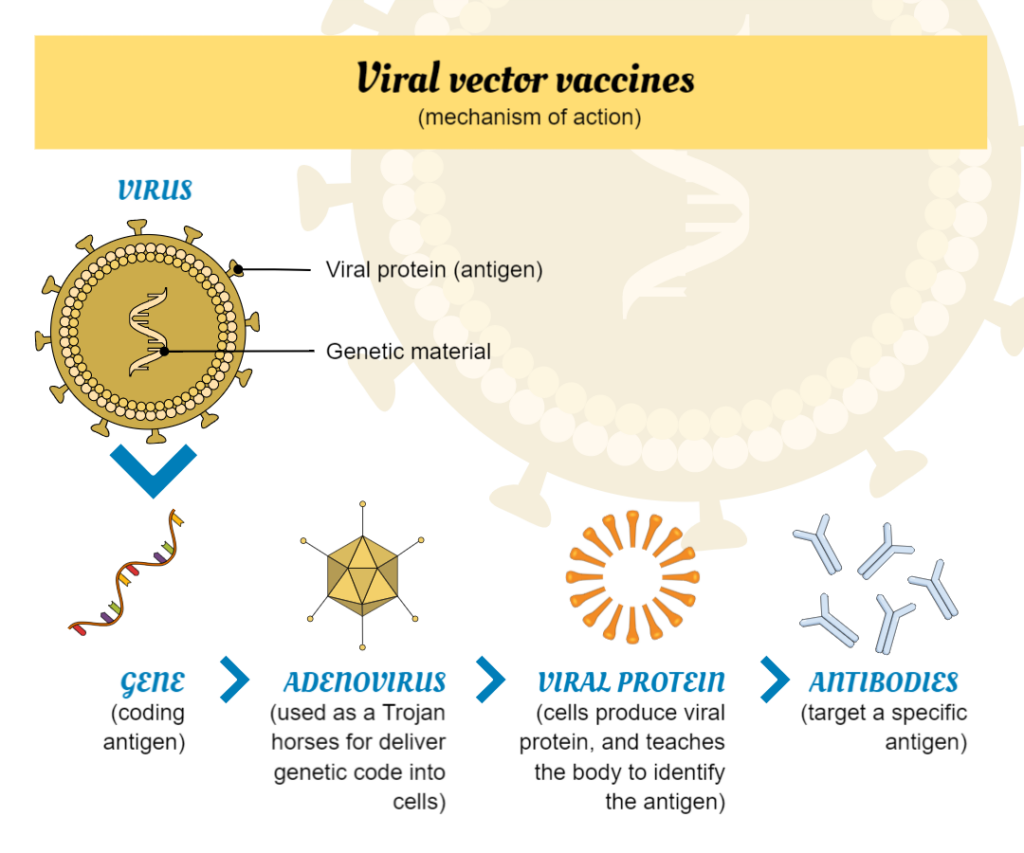
Virale vektorvacciner
Virale vektorvacciner er en type vaccine, der bruger en virus til at levere genetisk materiale til menneskeceller. Den anvendte virus er typisk en svækket eller modificeret version af en anden virus, der ikke forårsager sygdom hos mennesker, men som stadig kan replikere i menneskeceller. Det genetiske materiale, der leveres, koder normalt for et specifikt antigen, som er et molekyle, som immunsystemet genkender som fremmed og producerer en immunrespons imod.
Når en viral vektorvaccine administreres, trænger virussen ind i menneskeceller og frigiver det genetiske materiale. Cellerne bruger derefter dette genetiske materiale til at producere antigenet, som præsenteres på deres overflade. Immunsystemet genkender antigenet som fremmed og indleder et immunrespons mod det ved at producere antistoffer og aktivere immunceller, der kan genkende og ødelægge de inficerede celler.
Her er nogle eksempler på virale vektorvacciner:
Johnson & Johnson COVID-19-vaccine: Bruger en modificeret adenovirus som vektor til at levere et stykke genetisk materiale fra SARS-CoV-2-virussen, der forårsager COVID-19, ind i celler.
AstraZeneca COVID-19-vaccine: Bruger også et modificeret adenovirus som vektor til at levere genetisk materiale fra SARS-CoV-2-virusset. Den ligner Johnson & Johnsons vaccine, men bruger en anden adenovirusvektor.
Ebola-vaccine: Bruger en rekombinant vesikulær stomatitisvirus (rVSV) som vektor til at levere et gen for ebola-virusglykoprotein til celler.
Vaccine mod human papillomavirus (HPV): Bruger en modificeret virus kaldet en viruslignende partikel (VLP) som en vektor til at levere et stykke genetisk materiale fra HPV ind i celler.
DNA-vacciner
DNA-vacciner er en type vaccine, der bruger et lille stykke DNA til at udløse en immunrespons i kroppen. Det DNA, der bruges i disse vacciner, indeholder genetiske instruktioner til at producere specifikke antigener, som er proteiner, der findes på overfladen af patogener og udløser en immunrespons. Når en DNA-vaccine injiceres i kroppen, trænger DNA'et ind i cellerne og instruerer dem i at producere antigenet. Cellerne viser derefter antigenet på deres overflade, hvilket udløser en immunrespons.
DNA-vacciner har nogle fordele sammenlignet med mere klassiske metoder, især med hensyn til produktionshastighed, større termisk stabilitet ved stuetemperatur og nem tilpasning til nye patogener.
Her er nogle eksempler på DNA-vacciner:
INO-4800 COVID-19-vaccine: Bruger et lille stykke DNA, der koder for det spike-protein, der findes på overfladen af SARS-CoV-2-virusset, som forårsager COVID-19. Vaccinen leveres til cellerne ved hjælp af en enhed, der leverer elektriske impulser til huden.
VGX-3100 HPV-vaccine: Det bruger et lille stykke DNA, der koder for antigenerne i det humane papillomavirus (HPV), som er kendt for at forårsage livmoderhalskræft.
H5N1-influenzavaccine: Bruger et lille stykke DNA, der koder for hæmagglutininproteinet, som findes på overfladen af H5N1-influenzavirus. Vaccinen har vist sig at være sikker og immunogen i kliniske forsøg.
Nanopartikel-vacciner
Nanopartikelvacciner er en type vaccine, der bruger bittesmå partikler til at levere antigener til immunsystemet. Disse partikler kan fremstilles af en række forskellige materialer, herunder lipider, proteiner og syntetiske polymerer, og de er designet til at efterligne størrelsen og strukturen af vira eller andre patogener.
Når en vaccine med nanopartikler indgives, optages partiklerne af immunceller, som derefter bearbejder antigenerne og præsenterer dem for andre immunceller. Dette udløser en immunrespons, der fører til produktion af antistoffer og aktivering af T-celler, som kan genkende og ødelægge celler, der er inficeret med den virus eller bakterie, der producerer antigenet.
En fordel er deres evne til at efterligne størrelsen og strukturen af patogener, hvilket kan forbedre deres evne til at fremkalde en immunrespons. Derudover kan de designes til at ramme specifikke celler eller væv, hvilket giver mulighed for mere målrettede immunresponser. De kan også være mere stabile og have en længere holdbarhed end traditionelle vacciner, hvilket kan være vigtigt for distribution i lavressourceområder.
Her er nogle eksempler på nanopartikelvacciner:
Moderna COVID-19-vaccine: Denne vaccine bruger lipidnanopartikler til at levere mRNA, der koder for spike-proteinet i SARS-CoV-2-virus.
Malariavaccine: RTS,S-malariavaccinen bruger nanopartikler lavet af et hepatitis B-overfladeantigen og en del af malariaparasitten til at stimulere en immunrespons mod malaria.
Influenzavaccine: FluMist-influenzavaccinen bruger levende svækkede influenzaviruspartikler som en nanopartikelvaccine til at stimulere et immunrespons mod influenza.
Næste generations vacciner har potentiale til at revolutionere vaccinologien og give hurtigere, sikrere og mere effektive måder at forebygge og kontrollere smitsomme sygdomme på. De kan også anvendes til ikke-infektiøse sygdomme som kræft, allergier og autoimmune lidelser. Der er dog behov for yderligere forskning og udvikling for fuldt ud at realisere potentialet i disse nye teknologier.
Tilføj visuel effekt til dine plakater med videnskabelige illustrationer
Mind the Graph er en online platform, der tilbyder videnskabsfolk og forskere et bibliotek med videnskabeligt nøjagtige og visuelt imponerende illustrationer til at forbedre deres plakater, præsentationer og publikationer. Platformen har en enkel og intuitiv grænseflade, der giver brugerne mulighed for at søge efter og tilpasse illustrationerne, så de passer til deres specifikke behov.

Tilmeld dig vores nyhedsbrev
Eksklusivt indhold af høj kvalitet om effektiv visuel
kommunikation inden for videnskab.




