Az Amerikai Rákellenes Társaság már rendelkezik becslésekkel a méhnyakrákra vonatkozóan 2023-ra vonatkozóan, és a kutatások azt mutatják, hogy körülbelül 13 960 új invazív méhnyakrákos esetet fognak felfedezni, és körülbelül 4310 nő fog meghalni a betegségben.
Ez a becslés teljes egészében az Egyesült Államokra vonatkozik. Ha megnézzük a számadatokat világszerte, még riasztóbbá válik a helyzet: 2020-ban a becslések szerint 604 127 nőnél diagnosztizálnak méhnyakrákot.
Mint tudjuk, a tudás hatalom, és ennek a cikknek az a célja, hogy az Ön rendelkezésére bocsásson minden információt a méhnyakrák jobb megértéséhez, beleértve annak okait, kezeléseit és - ami a legfontosabb - azt, hogy megelőzhető-e a rák.
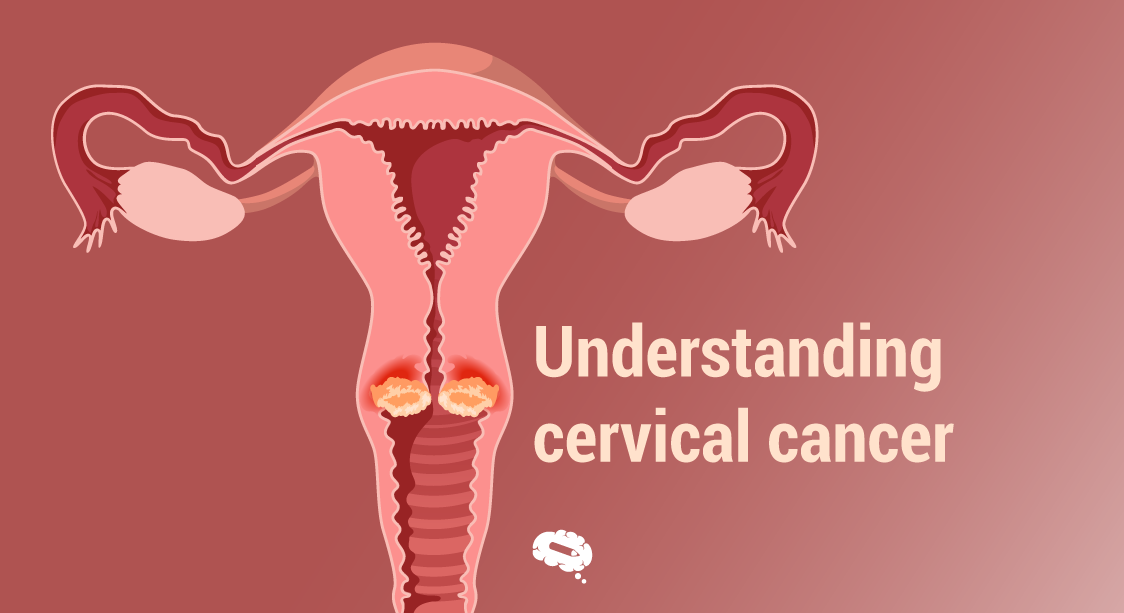
A méhnyakrák megértése
A méhnyakrák a rák egy olyan formája, amely a méhnyak sejtjeiben alakul ki, amely a méhet a hüvelyhez köti. A laphámrák a méhnyakrák leggyakoribb fajtája, az esetek 70%-ét teszi ki, míg az adenokarcinóma a legkevésbé gyakori, mindössze 25%-ét.
Az adenokarcinóma a legnehezebben diagnosztizálható, mivel a méhnyak magasabb pontján kezdődik, így nehezebb lokalizálni.
Mi okozza a méhnyakrákot?
A humán papillomavírus bizonyos variációival, más néven HPV-vel való hosszú távú fertőzés a méhnyakrák leggyakoribb oka. A HPV egy gyakori vírus, amely szexuális érintkezés útján terjedhet.
Az emberi szervezet az immunrendszerére támaszkodik, hogy megállítsa a vírusokat, hogy ne okozzanak kárt, de egyes HPV-vel fertőzött egyéneknél a vírus hosszú évekig élhet, és hozzájárulhat ahhoz a folyamathoz, hogy a normális méhnyaksejtek rákos sejtekké alakuljanak.
Annak ellenére, hogy a HPV a leggyakoribb ok, vannak kockázati tényezők, mint például a dohányzás, a passzív dohányzás, a gyenge immunrendszer, és ha az édesanyja dietilstilbesztrolt (DES) használt a terhesség alatt, egy 1939 és 1971 között felírt szintetikus ösztrogéntípust, amelyet rákos megbetegedésekkel, születési rendellenességekkel és egyéb fejlődési rendellenességekkel hoztak összefüggésbe.
A méhnyakrák megértésének egyszerűsítése
Egy jól felépített infografika a legjobb választás erre. Hiszen az írott tartalom és a tudományosan pontos illusztrációk tökéletes egyensúlyával még a legbonyolultabb témát is könnyedén, könnyedén el lehet magyarázni. Ismerje meg az Mind the Graph-t, a legjobb infografika készítőjét.
A méhnyakrák tünetei
A méhnyakrákban szenvedő személy a következő tünetekkel találkozhat:
- Közösülési fájdalom;
- Közösülés, amelyet vérzés követ;
- Hüvelyi vérzés a rendszeres menstruációk között vagy a menopauza után;
- Sűrűbb vagy a normálisnál hosszabb ideig tartó menstruációs vérzés;
- Kismedencei fájdalom;
- Változás a hüvelyi viselkedésben, több folyás, vagy erős vagy furcsa szín vagy szag.
A méhnyakrák diagnózisa
A méhnyakrákot a következő eljárásokkal diagnosztizálják:
Szűrés
A szűrővizsgálatok segíthetnek a méhnyakrák és a rákot megelőző sejtek felismerésében, amelyek a jövőben méhnyakrákká alakulhatnak. A szűrés a következőket foglalja magában:
- HPV DNS-teszt: A méhnyakból nyert sejtek vizsgálata, a méhnyakrákot valószínűleg okozó HPV-törzsek bármelyikével való fertőzöttség keresése;
- Pap-teszt: Ez a vizsgálat magában foglalja a méhnyak sejtjeinek lekaparását és átfésülését, amelyeket aztán elküldenek egy laboratóriumba, ahol megvizsgálják a sejtek rendellenességeit, például a rákos sejteket és a méhnyakrák kockázatát növelő elváltozásokat mutató sejteket.
Kolposzkópia
A kolposzkópia során az egészségügyi szakember egy spekulum segítségével megnyitja a hüvelyt, hogy a méhnyak tisztán láthatóvá váljon, valamint ecetes oldatot alkalmaz a szerv rendellenességeinek kimutatására. Ezt követően egy kolposzkópot helyeznek a hüvely közelébe, és erős fényt használnak a méhnyak figyelmes vizsgálatához. A kolposzkópiát gyakran biopszia követi.
Biopszia
A biopszia egy olyan eljárás, amelynek során szövetmintát vesznek a méhnyakból, és a patológus mikroszkóp alatt megvizsgálja, hogy rákra utaló jeleket keressen. A biopsziának több típusa létezik, az alábbiak szerint:
- Endocervikális kürettálás: Olyan eljárás, amelynek során a méhnyakcsatornából egy apró, kanál alakú eszközzel, az úgynevezett kürettel sejteket vagy szöveteket gyűjtenek. Ez egy egyszerű eljárás, amelyet általában az orvosi rendelőben végeznek;
- Lyukasztott biopszia: Olyan módszer, amely egy éles és üreges eszközzel egy apró, kerek szövetdarabot távolít el. Az eljárás során a méhnyak több régióját is meg kell vizsgálni.
- Kúp biopszia (konizáció): Olyan sebészeti eljárás, amely eltávolít egy nagyobb, kúp alakú szövetdarabot a méhnyakból és a méhnyakcsatornából. Ez a módszer alkalmazható a méhnyakrák kimutatására, valamint a rák előtti vagy korai stádiumú rák eltávolítására. Mivel ez érzéstelenítéssel jár, kórházban végzik.
- Hurok elektrosebészeti kimetszési eljárás (LEEP): Ennél a módszernél egy apró dróthurokon keresztül elektromos áramot vezetnek át, hogy eltávolítsák a szöveteket a méhnyakból. Ez a kezelés, akárcsak a Cone-biopszia, alkalmazható a méhnyakrák diagnosztizálására, valamint a rák előtti vagy korai stádiumú rák eltávolítására. A kezelés egyszerű, de helyi érzéstelenítésre van szükség.
Színpadra állítás
A méhnyakrák megértésének egyik legfontosabb pontja a stádiumok. Ha méhnyakrákot diagnosztizálnak Önnél, több vizsgálatra lesz szükség a rák stádiumának meghatározásához. A rák stádiuma lényeges tényező, amelyet figyelembe kell venni a legjobb kezelésről való döntés során. A stádiumbeosztáshoz szükséges vizsgálatok közé tartoznak:
- Vizuálisan vizsgálja meg a hólyagját és a végbelét.
- Képalkotó vizsgálatok. A röntgen-, CT-, MRI- és pozitronemissziós tomográfia (PET) vizsgálatok segíthetnek orvosának annak megállapításában, hogy a rák előrehaladt-e a méhnyak egészén.
Milyen kezelési módok vannak?
Minden eset egyedi, ezért sok vizsgálatot igényel a méhnyakrák kezelésének legjobb stratégiájának meghatározása. A betegeknek biztosítaniuk kell, hogy a megfelelő csapat álljon rendelkezésükre.
| Színpad | Altípusok | Kezelés |
|---|---|---|
| Korai szakaszban | IA1 | Műtét, teljes méheltávolítás, radikális méheltávolítás és konizáció. |
| IA2, IB, IIA | Sugárkezelés brachyterápiával és radikális méheltávolítás nyirokcsomóeltávolítással. A radikális hüvelyi trachelectomia kismedencei nyirokcsomóeltávolítással, 2 cm-es vagy annál kisebb rák esetén általában hatékony a termékenység megőrzése szempontjából. Ciszplatin alapú kemoterápia sugárkezeléssel a kiújulás kockázatával küzdő betegeknél. | |
| Előrehaladott stádiumú | IIB, III, IVA | Ciszplatin alapú kemoterápia sugárkezeléssel. |
| Metasztatikus stádiumú | IVB és kiújuló rák | Palliatív kezelések és kemoterápia a disszeminált rák gyógyszereivel. |
HPV elleni védőoltás
Miután a tudósok megkezdték a méhnyakrák megértését, elérhetővé vált a HPV elleni védőoltás a HPV azon bizonyos fajtái ellen, amelyek szinte minden méhnyakrákot okoznak. A Gardasil 9 ez az oltás, és a HPV kilenc típusa ellen véd, amelyek a méhnyakrákos esetek 90%-ért felelősek. A HPV-vakcinát 11 vagy 12 éves korban javasolt beoltani, és 26 éves korig mindenkinek érdemes beadatni a HPV-vakcinát, ha még nem kapott megfelelő védőoltást. A HPV elleni védőoltás azonban 26 éves kor felett senkinek sem javasolt.
Mivel a vakcina nem mindenki számára elérhető, gyakori szűrés javasolt. És természetesen, ha megkapja a vakcinát, akkor is gyakori szűrővizsgálatokon kell részt vennie, az első szűrés 25 éves korában, majd ezt követően ötévente.
A vizuális tudományos kommunikáció egyszerűsítése és elterjesztése az egész világon
Egyszerű az információ terjesztése, ha jól érthető grafikai eszközöket használunk. A Mind The Graph eszközzel néhány egyszerű lépésben lenyűgöző tudományos, tudományos és oktatási célú infografikákat és prezentációkat készíthet.

Iratkozzon fel hírlevelünkre
Exkluzív, kiváló minőségű tartalom a hatékony vizuális
kommunikáció a tudományban.